-
1.変形性股関節症とは?レントゲン検査の役割
-
疾患の概要と、なぜレントゲンが診断・進行度評価に不可欠かを解説。
-
レントゲンのメリット・限界や、CT/MRIとの補完的役割にも触れる。
-
-
2.病期別に見るレントゲン所見の変化
-
前期:形態異常(臼蓋形成不全など)のみ。
-
初期:関節裂隙の軽度狭小化。
-
進行期:裂隙の著しい狭小化、骨棘形成、骨嚢胞出現。
-
末期:関節裂隙消失、骨頭変形、骨硬化像顕著。
-
-
3.代表的なレントゲン所見
-
関節裂隙の狭小化:軟骨がすり減ることで間が狭まる。
-
骨棘:トゲ状の突出として現れ、関節の負荷反応。
-
骨硬化像:骨が白く濃く映る、骨密度増加のサイン。
-
骨嚢胞:内部に液体のたまった空洞として映ることも。
-
骨頭・臼蓋の形状変化:扁平化や形成不全などが見られる場合も。
-
-
4.画像と症状のズレに注意:所見と痛みは一致しないことも
-
レントゲンで進んでいても痛みが軽い人もいる一方、所見は軽くても痛みが強い人もいる。
-
画像だけで判断せず、症状との総合判断が重要なことを強調。
-
-
5.レントゲン所見から分かる治療のヒント
-
初期~進行期:保存療法(リハビリ、体重管理、運動療法など)の適応可能性。
-
末期や症状強い場合:人工股関節置換術などの手術選択肢が検討されるケースも
1.変形性股関節症とは?レントゲン検査の役割

-
変形性股関節症の概要
変形性股関節症は、股関節の軟骨がすり減ることで関節に負担がかかり、痛みや動きづらさを感じるといわれています。進行すると歩行や日常動作に影響が出やすく、「立ち上がる時に違和感がある」「長時間歩くと痛む」といった症状が出ることがあります。特に中高年の方や女性に多いとされ、生活の質に直結する疾患です(引用元:https://step-kisarazu.com)。
レントゲン検査が不可欠とされる理由
では、なぜレントゲン検査が重要なのでしょうか?医師による触診だけでは進行度を正確に把握しづらいため、画像を用いた評価が欠かせないと言われています。レントゲンでは、股関節の隙間の狭まりや骨の変形を確認できるため、病状の段階を判断する上で大きな助けとなります。実際に、股関節のすり減り具合を可視化できる点は大きなメリットです(引用元:https://adachikeiyu-seikei.com)。
レントゲンのメリットと限界
レントゲン検査の長所は「手軽さ」と「分かりやすさ」です。放射線量も少なく、短時間で結果が得られるので、多くの整形外科で基本の検査として使われています。ただし、軟骨や靭帯などの軟部組織は映りにくいという限界もあると言われています。そのため、より詳しい状態を知るにはCTやMRIを組み合わせることがすすめられています(引用元:https://step-kisarazu.com)。
CT・MRIとの補完的役割
CTは骨の細かい形状を立体的に確認でき、MRIは軟骨や靭帯の状態を把握できるのが特徴です。レントゲンだけでは見逃しやすい部分を補えるため、複数の検査を組み合わせることで、より総合的に股関節の状態を理解できるとされています。
まとめ
変形性股関節症は早期に気づき、適切な検査を受けることが生活の質を保つ上で大切です。レントゲンはその第一歩として位置づけられますが、必要に応じてCTやMRIも取り入れると安心と言われています。
#ハッシュタグ
#変形性股関節症 #レントゲン検査 #整形外科 #CTとMRI #股関節の健康2.病期別に見るレントゲン所見の変化
-
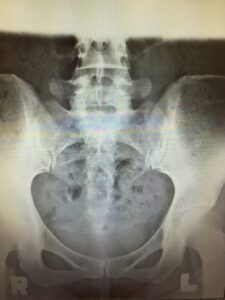
変形性股関節症では、病期ごとにレントゲン画像の特徴が変わっていくと言われています。ここでは前期から進行期まで、どのような変化が見られるのかを整理していきます。
前期:形態異常のみが見られる段階
前期では、痛みが強く出ていなくても、股関節の形態にわずかな異常があるケースがあるそうです。代表的なのは臼蓋形成不全と呼ばれる状態で、骨盤側の受け皿が浅いために関節への負担が大きくなると言われています。
この段階では、レントゲン上で大きな変化は目立たず、進行のサインを見逃しやすいことも特徴です。引用元:
初期:関節裂隙の軽度狭小化
初期になると、股関節の軟骨が少しずつ摩耗し、レントゲン画像で関節裂隙(関節の隙間)の軽度な狭小化が確認される場合があるそうです。
「なんとなく股関節が重い」「動かした時に違和感がある」と感じるのは、この時期に多いといわれています。自覚症状が軽いため、放置されやすいのも特徴です。引用元:
進行期:裂隙の著しい狭小化と骨の変化
進行期では、軟骨のすり減りが進み、レントゲンで関節裂隙の著しい狭小化がはっきりと見られるようになります。さらに、骨棘(こつきょく)形成や骨嚢胞(こつのうほう)の出現といった骨そのものの変化も起こると言われています。
この段階になると、動作時の痛みや可動域の制限が強まり、日常生活に影響するケースが増えるそうです。引用元:
まとめ
股関節のレントゲン所見は、前期では形態異常、初期では裂隙の狭小化、進行期では骨の変化と、段階的に進んでいくことが特徴とされています。症状が軽い段階で変化に気づくことが、早めの検査や施術につながるポイントだと考えられています。
#変形性股関節症
#レントゲン検査
#関節裂隙の狭小化
#骨棘形成
#病期別変化
-
代表的なレントゲン所見を見てみよう

「レントゲンで何が分かるの?」と疑問に思う方も多いのではないでしょうか。関節や骨の変化は画像として映し出されるため、進行具合を把握する手がかりになると言われています。ここでは代表的な所見を順番に整理してみます。
関節裂隙の狭小化
まずよく見られるのが「関節裂隙の狭小化」です。これは軟骨がすり減ることで骨と骨の間が狭まって見える状態を指します。歩行や階段の上り下りなどで負担が重なると、少しずつ隙間が狭くなることがあるそうです(引用元:https://miyagawa-seikotsu.com)。
骨棘(こつきょく)
次に「骨棘」と呼ばれるトゲのような変化が現れる場合があります。関節にかかる負荷に反応して骨が余分に形成されるもので、レントゲンでは鋭く突き出た影として確認されることがあると言われています(引用元:https://miyagawa-seikotsu.com, https://step-kisarazu.com)。
骨硬化像
また「骨硬化像」という所見も特徴的です。これは骨が白く濃く映る現象で、骨密度が増しているサインとされています。繰り返しの摩擦やストレスにより、骨が硬く変化することで現れると言われています(引用元:https://miyagawa-seikotsu.com, https://sakaguchi-seikotsuin.com)。
骨嚢胞(こつのうほう)
さらに「骨嚢胞」と呼ばれる空洞が生じることもあります。内部に液体がたまって、レントゲンでは黒っぽい抜けた影のように映る場合があるそうです(引用元:https://repaircellclinic.tokyo, https://sakaguchi-seikotsuin.com)。
骨頭・臼蓋の形状変化
最後に「骨頭や臼蓋の形状変化」です。丸みが失われて扁平化したり、先天的に形成不全があると、変形が進行しやすいとも言われています(引用元:https://step-kisarazu.com)。
これらのレントゲン所見は、それぞれが進行の度合いや関節の状態を知る手がかりになります。ただし、画像だけで全てを判断するのではなく、痛みや動きの制限などの症状と合わせて確認することが大切だと考えられています。
#変形性関節症
#レントゲン所見
#関節裂隙
#骨棘
#骨硬化
4.画像と症状のズレに注意しよう

「レントゲンで変形が進んでいるのに、そこまで痛くないんです」
「逆に、画像は軽いって言われたのに痛みが強くて困っている…」
こんな声を聞いたことはありませんか? 実はレントゲン所見と実際の痛みの強さは、必ずしも一致するとは限らないと言われています。
レントゲン所見と痛みの関係
一般的に、関節裂隙が狭くなったり骨棘が見られたりすると「進行している」と判断されやすいです。しかし、その変化が必ずしも痛みに直結するわけではありません。軟骨の摩耗が進んでいても生活に支障が少ない人もいれば、所見は軽度なのに強い違和感を感じる人もいます。これは、炎症や神経の感受性、筋肉のバランスなど、画像に映らない要素も影響するためと考えられています(引用元:リペアセルクリニック東京院|さかぐち整骨院)。
総合的な判断が大切
大事なのは「画像だけで判断しない」ことです。医師や整体師は、レントゲンだけではなく、触診や生活状況のヒアリングを通して総合的に状態を見ていくことが重要だと言われています。例えば、痛みの出方や時間帯、体の動かし方のクセなども参考にされます。
「じゃあ、レントゲンは意味がないの?」と思う方もいるかもしれませんが、そうではありません。画像検査は病気の進行度や構造的な変化を把握するのに役立ちます。ただし、それだけに頼らず、実際の症状と組み合わせて考えることが必要だと言えるでしょう。
まとめ
レントゲンでの変化と痛みの強さが一致しないケースは少なくありません。そのため、画像所見と症状を総合的に見て判断していくことが、自分に合った改善方法を見つける近道になると言われています。
#関節痛と画像診断
#レントゲン所見
#痛みと症状の違い
#変形性関節症の理解
#総合的な判断の重要性
5.レントゲン所見から分かる検査のヒント

レントゲンを撮ると、関節の隙間の狭まりや骨の変化が見えてきます。ただし、それだけで「どの施術が合うのか」が決まるわけではなく、症状の強さや生活のしづらさと合わせて考えることが大切だと言われています。
初期から進行期にかけての保存療法
「まだ歩けるし、痛みもそこまで強くない」という方は、リハビリや体重管理、運動療法といった保存療法が選ばれるケースが多いそうです。たとえば筋肉を鍛えるリハビリや、膝や股関節への負担を減らす生活習慣の工夫などが含まれます(引用元:https://miyagawa-seikotsu.com)。これらは日常生活の改善にもつながりやすいとされています。
症状が強い場合や末期のケース
一方で、レントゲン上で進行が進み、痛みで歩行が難しいと感じる場合には、人工股関節置換術などの手術が検討されることもあるようです(引用元:https://ochaseikei.com)。もちろん、すぐに手術という流れではなく、保存療法が効かない、生活の質が大きく落ちている、という条件が重なるケースに限られると言われています。
検査結果と症状を合わせた判断が重要
「画像で進んでいるから必ず手術」というわけではなく、実際には痛みや生活のしづらさを加味して判断するのが一般的だそうです(引用元:https://repaircellclinic.tokyo)。そのため、レントゲン所見はあくまで参考の一つと考え、自分の体の状態や希望も含めて医師や施術者と相談していくことが大事だと言えます。
まとめ
レントゲン所見は大きな判断材料になりますが、それだけでは十分ではありません。初期~進行期では保存療法、末期や強い痛みがある場合には手術といったように、段階や症状に応じた選択肢が提示されるケースが多いようです。焦らず、総合的に検討することが改善への近道と言えるでしょう。
#関節の検査
#レントゲン所見
#保存療法と手術
#運動療法の可能性
#生活の質改善